Nemikrocelularni karcinom pluća (NSCLC) čini oko 80%-85% ukupnog broja karcinoma pluća, a hirurška resekcija je najefikasnije sredstvo za radikalno liječenje ranog NSCLC-a. Međutim, sa samo 15% smanjenjem recidiva i 5% poboljšanjem 5-godišnjeg preživljavanja nakon perioperativne hemoterapije, postoji ogromna nezadovoljena klinička potreba.
Perioperativna imunoterapija za NSCLC je nova istraživačka tema posljednjih godina, a rezultati brojnih randomiziranih kontroliranih ispitivanja faze 3 utvrdili su važnu ulogu perioperativne imunoterapije.
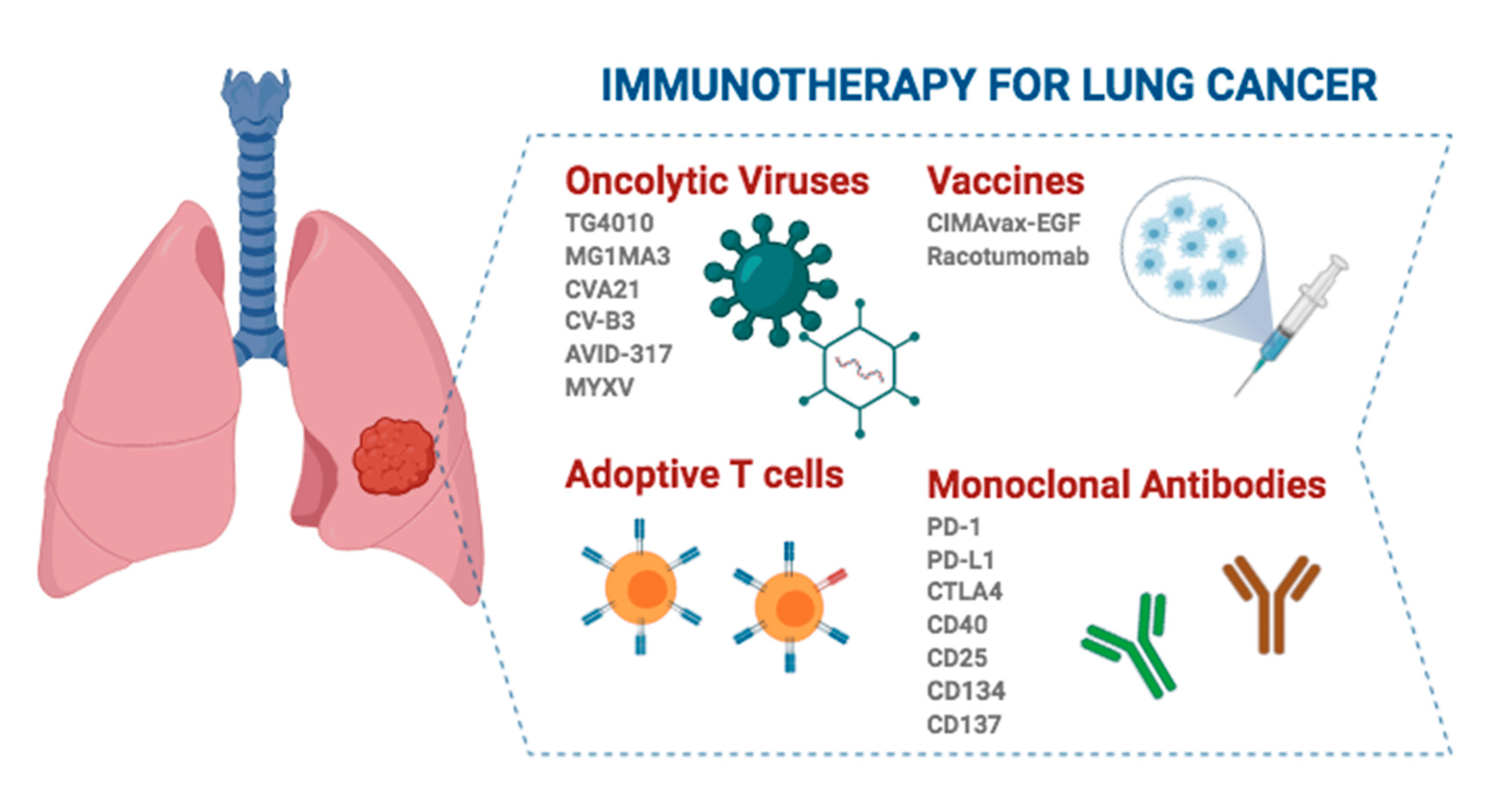
Imunoterapija za pacijente s operabilnim karcinomom pluća nemikrocelularnih ćelija (NSCLC) u ranom stadiju ostvarila je značajan napredak posljednjih godina, a ova strategija liječenja ne samo da produžava preživljavanje pacijenata, već i poboljšava kvalitet života, pružajući efikasnu dopunu tradicionalnoj hirurgiji.
U zavisnosti od toga kada se imunoterapija primjenjuje, postoje tri glavna obrasca imunoterapije u liječenju operabilnog NSCLC-a u ranom stadiju:
1. Neoadjuvantna imunoterapija sama: Imunoterapija se provodi prije operacije kako bi se smanjila veličina tumora i smanjio rizik od recidiva. Studija CheckMate 816 [1] pokazala je da imunoterapija u kombinaciji s kemoterapijom značajno poboljšava preživljavanje bez događaja (EFS) u neoadjuvantnoj fazi u usporedbi sa samom kemoterapijom. Osim toga, neoadjuvantna imunoterapija također može smanjiti stopu recidiva, a istovremeno poboljšati stopu potpunog patološkog odgovora (pCR) pacijenata, čime se smanjuje vjerojatnost postoperativnog recidiva.
2. Perioperativna imunoterapija (neoadjuvantna + adjuvantna): U ovom načinu rada, imunoterapija se primjenjuje prije i poslije operacije kako bi se maksimizirao njen antitumorski učinak i dodatno uklonile minimalne rezidualne lezije nakon operacije. Osnovni cilj ovog modela liječenja je poboljšanje dugoročnog preživljavanja i stope izlječenja za pacijente s tumorom kombiniranjem imunoterapije u neoadjuvantnoj (preoperativnoj) i adjuvantnoj (postoperativnoj) fazi. Keykeynote 671 je predstavnik ovog modela [2]. Kao jedino randomizirano kontrolirano ispitivanje (RCT) s pozitivnim krajnjim točkama EFS i OS, procijenilo je učinkovitost palizumaba u kombinaciji s kemoterapijom kod perioperativno resektabilnih pacijenata s NSCLC stadija II, IIIA i IIIB (N2). U usporedbi sa samom kemoterapijom, pembrolizumab u kombinaciji s kemoterapijom produžio je medijan EFS za 2,5 godine i smanjio rizik od progresije bolesti, recidiva ili smrti za 41%; KEYNOTE-671 je također bila prva imunoterapijska studija koja je pokazala korist u ukupnom preživljavanju (OS) kod resektabilnog NSCLC-a, sa smanjenjem rizika od smrti za 28% (HR, 0,72), što je prekretnica u neoadjuvantnoj i adjuvantnoj imunoterapiji za operabilni NSCLC u ranom stadiju.
3. Samo adjuvantna imunoterapija: U ovom režimu, pacijenti nisu primali terapiju lijekovima prije operacije, a imunolijekovi su korišteni nakon operacije kako bi se spriječila ponovna pojava rezidualnih tumora, što je pogodno za pacijente s visokim rizikom od recidiva. Studija IMpower010 procijenila je efikasnost postoperativnog adjuvantnog atilizumaba u odnosu na optimalnu potpornu terapiju kod pacijenata s potpuno reseciranim NSCLC-om stadija IB do IIIA (AJCC 7. izdanje) [3]. Rezultati su pokazali da je adjuvantna terapija atilizumabom značajno produžila preživljavanje bez bolesti (DFS) kod PD-L1 pozitivnih pacijenata u stadiju II do IIIA. Osim toga, studija KEYNOTE-091/PEARLS procijenila je učinak pembrolizumaba kao dodatne terapije kod potpuno reseciranih pacijenata s NSCLC-om stadija IB do IIIA [4]. Pabolizumab je značajno produžen u ukupnoj populaciji (HR, 0,76), sa srednjim DFS-om od 53,6 mjeseci u grupi s pabolizumabom i 42 mjeseca u placebo grupi. U podgrupi pacijenata sa PD-L1 ocjenom proporcije tumora (TPS) ≥50%, iako je DFS bio produžen u grupi koja je primala Pabolizumab, razlika između dvije grupe nije bila statistički značajna zbog relativno malog uzorka, te je bilo potrebno duže praćenje da bi se to potvrdilo.
U zavisnosti od toga da li se imunoterapija kombinuje sa drugim lekovima ili terapijskim merama i načina kombinovanja, program neoadjuvantne imunoterapije i adjuvantne imunoterapije može se podeliti na sledeća tri glavna načina:
1. Pojedinačna imunoterapija: Ova vrsta terapije uključuje studije kao što su LCMC3 [5], IMpower010 [3], KEYNOTE-091/PEARLS [4], BR.31 [6] i ANVIL [7], koje karakterizira upotreba pojedinačnih imunoterapijskih lijekova kao (nove) adjuvantne terapije.
2. Kombinacija imunoterapije i hemoterapije: Takve studije uključuju KEYNOTE-671 [2], CheckMate 77T [8], AEGEAN [9], RATIONALE-315 [10], Neotorch [11] i IMpower030 [12]. Ove studije su ispitivale efekte kombinovanja imunoterapije i hemoterapije u perioperativnom periodu.
3. Kombinacija imunoterapije s drugim načinima liječenja: (1) Kombinacija s drugim imunolijekovima: Na primjer, citotoksični antigen 4 povezan s T limfocitima (CTLA-4) kombiniran je u NEOSTAR testu [13], antitijelo gena za aktivaciju limfocita 3 (LAG-3) kombinirano je u NEO-Predict-Lung testu [14], a imunoglobulin T ćelija i ITIM strukture kombinirane su u SKYSCRAPER 15 testu. Studije poput kombinacije TIGIT antitijela [15] pojačale su antitumorski učinak kombinacijom imunoloških lijekova. (2) Kombinacija s radioterapijom: na primjer, duvaliumab u kombinaciji sa stereotaktičkom radioterapijom (SBRT) dizajniran je za poboljšanje terapijskog učinka ranog NSCLC-a [16]; (3) Kombinacija s antiangiogenim lijekovima: Na primjer, studija EAST ENERGY [17] istražila je sinergijski učinak ramumaba u kombinaciji s imunoterapijom. Istraživanje višestrukih načina imunoterapije pokazuje da mehanizam primjene imunoterapije u perioperativnom periodu još uvijek nije u potpunosti shvaćen. Iako je imunoterapija sama po sebi pokazala pozitivne rezultate u perioperativnom liječenju, kombinovanjem hemoterapije, radioterapije, antiangiogene terapije i drugih inhibitora imunoloških kontrolnih tačaka kao što su CTLA-4, LAG-3 i TIGIT, istraživači se nadaju da će dodatno poboljšati efikasnost imunoterapije.
Još uvijek nema zaključka o optimalnom načinu imunoterapije za operabilni rani NSCLC, posebno o tome da li se perioperativna imunoterapija uspoređuje sa samo neoadjuvantnom imunoterapijom, te da li dodatna adjuvantna imunoterapija može donijeti značajne dodatne efekte, a još uvijek nedostaju direktni rezultati komparativnih ispitivanja.
Forde i saradnici su koristili eksploratornu ponderiranu analizu na osnovu rezultata sklonosti kako bi simulirali učinak randomiziranih kontroliranih ispitivanja i prilagodili osnovne demografske podatke i karakteristike bolesti među različitim ispitivanim populacijama kako bi smanjili zbunjujući učinak ovih faktora, čineći rezultate CheckMate 816 [1] i CheckMate 77T [8] uporedivijim. Srednje vrijeme praćenja bilo je 29,5 mjeseci (CheckMate 816) i 33,3 mjeseca (CheckMate 77T), respektivno, što je obezbijedilo dovoljno vremena praćenja za posmatranje EFS-a i drugih ključnih mjera efikasnosti.
U ponderiranoj analizi, HR EFS (EfS - period bez relapsa) bio je 0,61 (95% CI, 0,39 do 0,97), što ukazuje na 39% niži rizik od recidiva ili smrti u perioperativnoj grupi kombinovane hemoterapije nabuliumabom (CheckMate 77T mod) u poređenju sa neoadjuvantnom grupom kombinovane hemoterapije nabuliumabom (CheckMate 816). Perioperativna grupa nebuliuzumab plus hemoterapija pokazala je umjerenu korist kod svih pacijenata u početnoj fazi, a efekat je bio izraženiji kod pacijenata sa manje od 1% ekspresije PD-L1 tumora (49% smanjenje rizika od recidiva ili smrti). Pored toga, za pacijente koji nisu uspjeli postići pCR, perioperativna grupa kombinovane hemoterapije nabuliumabom pokazala je veću korist EFS (35% smanjenje rizika od recidiva ili smrti) nego neoadjuvantna grupa kombinovane hemoterapije nabuliumabom. Ovi rezultati ukazuju na to da je model perioperativne imunoterapije korisniji od samog modela neoadjuvantne imunoterapije, posebno kod pacijenata sa niskom ekspresijom PD-L1 i ostacima tumora nakon početnog tretmana.
Međutim, neka indirektna poređenja (kao što su meta-analize) nisu pokazala značajnu razliku u preživljavanju između neoadjuvantne imunoterapije i perioperativne imunoterapije [18]. Meta-analiza zasnovana na podacima pojedinačnih pacijenata otkrila je da perioperativna imunoterapija i neoadjuvantna imunoterapija imaju slične rezultate u pogledu preživljavanja bez remisije (EFS) i u pCR i u ne-PCR podgrupama kod pacijenata sa operabilnim NSCLC-om u ranom stadiju [19]. Osim toga, doprinos faze adjuvantne imunoterapije, posebno nakon što pacijenti postignu pCR, ostaje kontroverzna tačka u klinici.
Nedavno je Savjetodavni odbor za onkološke lijekove Američke agencije za hranu i lijekove (FDA) raspravljao o ovom pitanju, naglašavajući da specifična uloga adjuvantne imunoterapije još uvijek nije jasna [20]. Raspravljalo se o sljedećem: (1) Teško je razlikovati efekte svake faze liječenja: budući da se perioperativni program sastoji od dvije faze, neoadjuvantne i adjuvantne, teško je odrediti pojedinačni doprinos svake faze ukupnom efektu, što otežava određivanje koja je faza kritičnija ili da li se obje faze moraju provoditi istovremeno; (2) Mogućnost prekomjernog liječenja: ako je imunoterapija uključena u obje faze liječenja, to može uzrokovati da pacijenti prime prekomjerno liječenje i poveća rizik od nuspojava; (3) Povećano opterećenje liječenjem: Dodatno liječenje u fazi adjuvantnog liječenja može dovesti do većeg opterećenja liječenjem za pacijente, posebno ako postoji neizvjesnost o njegovom doprinosu ukupnoj efikasnosti. Kao odgovor na gornju debatu, kako bi se izvukao jasan zaključak, potrebna su rigoroznije dizajnirana randomizirana kontrolirana ispitivanja za daljnju provjeru u budućnosti.
Vrijeme objave: 07.12.2024.